Можно ли навсегда вылечить алопецию?
АЛОПЕЦИЯ/ОБЛЫСЕНИЕ
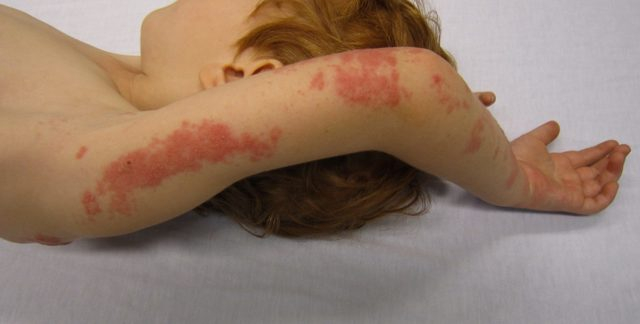
Алопеция (облысение) – прогрессирующее выпадение волос, приводящее к облысению головы или других волосистых участков кожи. Выделяют алопецию диффузную (истончение и поредение волос по всей голове), очаговую (возникновение очагов полного отсутствия волос), андрогенную (по мужскому типу, связанную с уровнем в крови мужских половых гормонов) и тотальную (волосы отсутствуют полностью).
Различным видам алопеции подвержены как мужчины, так и женщины. Алопеция представляет выраженный косметический дефект и серьезную психологическую проблему.
Алопеция – это полное или очаговое выпадение волос в местах их обычного роста. Чаще алопеция наблюдается на волосистой части головы. Около половины мужчин после 50-ти лет и третья часть женщин имеют различные признаки алопеции.
Причины и клинические проявления алопеций
Выпадение зрелых волос обычно приводит к снижению плотности волосяного покрова и достаточно редко к тотальной алопеции. Причин выпадения зрелых волос достаточно много, например, ввиду физиологических изменений организма во время беременности явления алопеции могут наступить после родов.
Длительный прием ретиноидов, оральных контрацептивов и препаратов, замедляющих свертывание крови, особенно в сочетании с постоянными стрессовыми ситуациями и эндокринными нарушениями довольно часто становятся причиной алопеции. Недостаток в организме железа, цинка и другие нарушения питания тоже неблагоприятно сказывается на плотности волосяного покрова.
Как правило, алопеция начинается постепенно с появлением небольших залысин в теменной или лобной части головы, кожа приобретает глянцевый блеск, наблюдаются явления атрофии волосяных фолликулов, в центре очагов можно встретить единичные не измененные на вид длинные волосы.
Если причиной алопеции является выпадение растущих волос, то со временем это может привести к полной потере волос. Патогенетически алопеция такого типа обусловлена микозами, лучевой терапией, отравлениями висмутом, мышьяком, золотом, таллием и борной кислотой. Выпадению волос и алопеции может предшествовать противоопухолевая терапия с использованием цитостатиков.
Андрогенная алопеция наблюдается в основном у мужчин, она начинает проявляться после полового созревания и формируется к 30-35 годам. Развитие алопеции в данном случае связано с повышенным количеством андрогенных гормонов, что обусловлено наследственными факторами. Клинически андрогенная алопеция проявляется замещением длинных волос на пушковые, которые со временем еще более укорачиваются и теряют пигмент. Вначале появляются симметричные залысины в обеих височных областях с постепенным вовлечением в процесс теменной зоны. Со временем залысины сливаются из-за периферического роста.
Рубцовая алопеция, при которой выпадение волос сопровождается появлением блестящих и гладких участков волосистой части головы отличается тем, что подобные участки не содержат волосяных луковиц. Причиной такого типа алопеции может являться врожденная аномалия и пороки волосяных фолликулов. Но гораздо чаще к рубцовой алопеции приводят инфекционные заболевания, такие как сифилис, лепра и герпетические инфекции. Изменения яичников и гипофиза по типу гиперплазий и поликистозов, базальноклеточный рак, длительный прием стероидных препаратов так же провоцируют алопецию рубцового типа. Воздействие агрессивных химических веществ, ожоги, обморожения кожи головы являются наиболее частыми экзогенными причинами рубцовой алопеции.
Гнездная алопеция, когда участки облысения не сопровождаются рубцеванием и расположены в виде округлых очагов разного размера, появляется внезапно. Причины гнездной алопеции не известны, но между тем, участки с явлениями алопеции имеют тенденцию к периферическому росту, что может привести к тотальному выпадению волос. Чаще гнездная алопеция наблюдается на волосистой части головы, но процесс облысения может поражать область бороды, усов, бровей и ресниц. Первоначально очаги алопеции имеют небольшие размеры до 1 см в диаметре, состояние кожи не изменено, но иногда может наблюдаться незначительная гиперемия.
Устья волосяных фолликулов в зоне поражения хорошо заметны. По мере периферического роста очаги алопеции приобретают фестончатый характер и сливаются между собой. В окружности участков имеется зона расшатанных волос, которые при незначительном воздействии легко удаляются, волосы в этой зоне у своего корня лишены пигмента и оканчиваются булавовидным утолщением в виде белой точки. Они получили название «волосы в виде восклицательного знака». Отсутствие таких волос свидетельствует о том, что гнездная алопеция перешла в стационарную стадию и об окончании прогрессирования выпадения волос.
Через несколько недель или месяцев в очагах алопеции рост волос восстанавливается. Сначала они тонкие и бесцветные, но со временем их цвет и структура приобретают нормальный характер. Тот факт, что рост волос возобновился, не исключает вероятность рецидивов.
Себорейная алопеция наблюдается примерно в 25% случаев себореи. Облысение начинается в период полового созревания и достигает максимальной выраженности к 23-25 годам. Вначале волосы становятся жирными и блестящими, внешне выглядят как смазанные маслом. Волосы склеиваются в пряди, а на коже головы имеются плотно сидящие жирные желтоватого цвета чешуйки. Процесс сопровождается зудом и нередко присоединяется себорейная экзема.
Облысение начинается постепенно, сначала срок жизни волос укорачивается, они становятся тонкими, редеют и постепенно длинные волосы замещаются пушковыми. По мере развития себорейной алопеции процесс выпадения волос начинает нарастать, и лысина становится заметной, она начинается с краев лобной зоны по направлению к затылку или с теменной зоны по направлению к лобной и затылочной. Очаг облысения всегда окаймлен узкой лентой здоровых и плотно сидящих волос.
Трихотилломания, когда у человека наблюдается неудержимое влечение к выдергиванию собственных волос и повреждение волосяных луковиц при чрезмерно тугом заплетании кос могут привести к травматической алопеции, которая, принимая хронический характер, нередко заканчивается полным облысением.
Диагностика алопеций
Диагностика алопеций не составляет труда, так как у пациента наблюдается либо снижение плотности волосяного покрова, либо участки с полным отсутствием волос. Гораздо сложнее выявить причину алопеции, чтобы назначить схему лечения.Для этого необходима консультация трихолога.
Обычно проводят комплексное обследование пациента, которое включает в себя обследование гормонального фона – исследование функций щитовидной железы и определение уровня мужских гормонов в крови. Так же необходим полный анализ крови для выявления или исключения нарушений функций иммунной системы. Необходимо исключить или подтвердить сифилитическую природу алопеции, для чего проводят серологическое обследование крови и RPR-тест.
У пациентов с гнездной алопецией обычно снижено количество Т- и В-лимфоцитов и положительная проба с потягиванием волос – осторожное потягивание за стержень волоса приводит к его легкому удалению.
Обязательным является микроскопическое обследование стержня волоса и очагов облысения на наличие грибков, биопсия кожи волосистой части головы позволяет выявить или исключить дерматомикозы и рубцовые алопеции, которые развились на фоне системной красной волчанки, саркоидоза или на фоне плоского лишая. Дополнительно проводят спектральный анализ волос.
Лечение алопеций
В лечении алопеций режим мытья головы может быть произвольным, за исключением себорейной алопеции, когда мытье головы должно быть не чаще, чем раз в неделю. Использование неагрессивных моющих средств, в состав которых входят экстракты трав, способствуют росту волос.
Помимо витаминокомплексов и основного лечения необходимо пересмотреть режим питания. При облысении и при выпадении волос пища должна содержать в себе большое количество цинка и меди. В рацион необходимо включить печень, морепродукты, зерновые и злаковые, грибы, зеленые овощи, апельсиновый и лимонный сок – эти продукты должны употребляться не реже раза в день.
Исключение кофе, алкоголя и экстрактивных веществ способствуют нормализации вегетативной нервной системы, а кроме того эти вещества противопоказаны во время приема препаратов, назначаемых при алопеции.
Если основной причиной потери волос является выпадение зрелых волос, то максимальные проявления алопеции наблюдаются через три месяца после воздействия. Как правило, после отмены лекарственных препаратов, нормализации режима жизни и питания, оволосение быстро восстанавливается. При алопеции по причине выпадения растущих волос максимальное их выпадение наблюдается через неделю или через несколько дней после воздействия провоцирующего фактора. При устранении основной причины рост волос быстро восстанавливается.
Рубцовая алопеция требует устранения основной причины, чтобы не допустить тотальной потери волос, после чего прибегают к хирургическому лечению с иссечением участков рубцовой ткани и пересадкой волос.
При андрогенной алопеции лекарственные растворы, содержащие в себе миноксидил или его аналоги, способствуют росту волос у значительной части пациентов. Однако следует учитывать, что эффективность миноксидила зависит от длительности применения. Обычно рост волос наблюдается через 10-12 месяцев после начала терапии. Препарат имеет противопоказания и побочные эффекты, а потому пациентам с нарушениями работы сердечно-сосудистой системы, беременным и кормящим женщинам он противопоказан. Альтернативным способом лечения алопеции андрогенного характера является прием гормональных препаратов для коррекции гормонального фона и последующая трансплантация волос.
Для лечения андрогенной и себорейной алопеции у женщин назначают антиандрогенные оральные контрацептивы, которые нормализуют гормональный фон и благоприятно воздействуют на состояние кожи, волос и ногтей. Стараются подобрать такие оральные контрацептивы, которые имеют минимум противопоказаний и практически не вызывают побочных действий.
Гнездовая алопеция обычно проходит самостоятельно в течение двух-трех лет, но даже при самоизлечении наблюдаются частые рецидивы. Поскольку основной причиной данной алопеции являются стрессы и гиповитаминозы, то витаминотерапия, препараты нормализующие работу щитовидной железы и седативные средства, оказывают хорошее действие. Для стимуляции роста волос в трихологии используют фурокумариновые препараты (лекарственные вещества на основе растений). Следует учитывать, что схема лечения алопеции зависит от индивидуальной чувствительности и от времени года, а потому использование этих препаратов во время терапии алопеции должно проходить под контролем врача.
Терапия травматической алопеции должна проводиться совместно с психологами и психиатрами, так как излечение наступает после прекращения выдергивания волос. Применение седативных препаратов и коррекция поведения позволяют полностью или частично устранить маниакальное поведение, которое привело к травматической алопеции. Если причиной алопеции являются дерматомикозы, то проводят противогрибковую терапию с соблюдением всех противоэпидемических мероприятий в очаге. После излечения рост волос обычно возобновляется. Однако, например, при длительном течении фавуса, наблюдается стойкое постфавусная алопеция и тогда единственным методом восстановления является трансплантация волос.
Прогноз и течение алопеций
Если причиной выпадения волос является дерматомикоз, нарушения гормонального фона и трихотилломания, то после коррекции наступает полное восстановление волосяного покрова. При рубцовой и тотальной гнездовой алопеции волосы обычно не восстанавливаются, так как волосяные фолликулы имеют серьезные повреждения, тогда требуется трансплантация волос.
В целом же, успех лечения алопеции зависит от того, насколько соблюдаются все предписания врача и от того, на каком этапе заболевания пациент обратился за медицинской помощью. Народные средства в сочетании с медикаментозным лечением могут ускорить выздоровление. Самостоятельная терапия обычно не целесообразна и малоэффективна, так как не устраняет основных причин возникновения алопеции.
Почему возникают прыщи у взрослых?
Развитию и интенсивности прыщей у взрослых способствует множество различных факторов:
• Повышенная активность сальных желез, из-за которого происходит переизбыток кожного сала
• Гиперкератоз сально-волосяного протока
• Пропионибактерия акне и, как следствие, снижение кожного иммунитета, изменение соотношений микроорганизмов, обитающих
• На коже с увеличением количества патогенной флоры
• Стресс
• Курение, так как под действием никотина начинает активно выделяться кожное сало
• Воздействие солнечных лучей: под воздействием ультрафиолетового излучения развивается воспаление, на фоне которого вырабатываются пероксиды сквалена, которые относятся к чрезвычайно токсичным веществам
• Использование декоративной косметики, особенно тонального крема
Развитию очагов акне способствует использование некоторой косметики. Например, солнцезащитные компактные пудры и крема, не протестированные на предмет их комедогенности, то есть способности различных веществ забивать поры кожи, могут вызвать появление акне. Такими комедогенными ингредиентами в косметике являются ланолин, вазелин, минеральные масла и некоторые виды растительных масел. Поэтому к выбору различных декоративных и уходовых средств для кожи стоит подходить внимательно, проверяя их состав.
Сама же микробиология заболевания одинакова как у подростков, так и у взрослых. Однако, неэффективность многих пероральных антибиотиков свидетельствует о том, что для взрослого акне характерна резистентность пропионибактерии акне к антибиотикам. При возникновении прыщей у взрослых резистентные штаммы могут провоцировать хроническую стимуляцию врожденного иммунитета. Это приводит к усугублению имеющихся воспалительных очагов поражения.
Роль гормонов в появлении прыщей у взрослых
Несмотря на то, что в основе патогенеза акне лежат многие факторы, важнейшую роль играет стимуляция сальных желез мужскими половыми гормонами андрогенами. Правда в ходе некоторых исследований не было выявлено конкретной модели эндокринных нарушений при возникновении прыщей у взрослых.
Для женщин в возрасте старше 25 лет общими признаками гиперандрогенемии часто является нерегулярный цикл или избыточное оволосение. Результаты различных исследований показали, что у 40-85% женщин симптоматика акне усугубляется за несколько дней до начала менструации. Предменструальное обострение акне обусловлено повышением уровня тестостерона по отношению к эстрогену в лютеиновой фазе цикла. Гормональная терапия, направленная на снижение уровня андрогенов в крови, является достаточно эффективной для борьбы с акне у взрослых. Однако при ее использовании гораздо больше побочных эффектов. Поэтому грамотный врач, скорее всего, не назначит взрослому пациенту, страдающему прыщами, гормональную терапию.
Активность образования кожного сала регулируется также эстрогенами, инсулином, инсулиноподобным фактором роста-1(ИФР-1), глюкокортикостероидами (ГКС), адренокортикотропным гормоном и меланокортинами.
При клинических наблюдениях пациентов была показана роль участия ИФР-1 в возникновении акне в период полового созревания, когда в крови наблюдается максимальная концентрация андрогенов и инсулина. Более того, в ходе исследований была выявлена взаимосвязь между концентрацией ИФР-1 и количеством пораженных очагов на коже женщин старше 25 лет. Инсулиноподобный фактор роста-1 стимулирует образование жира в сальных железах, влияя на колонизацию пропионибактерий акне. Поэтому, наличие инсулинорезистентности, а именно снижения чувствительности клеток к инсулину при его достаточном количестве в крови, является одним из основных факторов в появлении прыщей у взрослых.
Волчанка - это что?
Системная красная эритематозная волчанка или СКБ считается хроническим воспалительным заболеванием соединительных тканей неизвестной этиологии. Волчанка может охватывать любые органы: суставы, почки, лёгкие, стенки кровяных сосудов, сердце. Кроме того, она часто имитирует симптомы других заболеваний. Например, усталость, суставная боль, отёки, сыпь, лихорадка. Иногда симптомы болезни очень различны в соответствии с наиболее слабым звеном у человека. У одних она больше проявляется внешне (на коже), у других внутренне.
По словам ревматолога Региональной больницы и председателя Эстонского общества ревматологов Пии Тувик, в Эстонии примерно 350 случаев волчанки. В Америке болеют волчанкой по крайней мере 1,5 миллиона человек. В их числе известные артисты как Селена Гомес и Леди Гага.
Болезнь в шесть-десять раз чаще распространена среди женщин, в 80-90 процентах случаев среди молодых 20-30-летних женщин. В заболевании, по словам Тувик играет роль и наследственность. В 12% случаев волчанка имеется у родственников первой степени (у матери или отца) и у 27% у родственников первой и второй степени. Частота распространения составляет 1-7 человек на 100 000.
Волчанка — причины возникновения и механизмы
В медицинских сферах и на портале здоровья inimene.ee волчанка как автоиммунное заболевание. Это явление, когда определённые клетки человека не могут различить клетки своего тела и чужеродные белки. Например, бактерии и их токсины. Поэтому, появляются антитела или антивещества, которые начинают уничтожать клетки самого организма.
Симптомы или обнаружение
«Частым симптомом, указывающим на волчанку, является общая усталость и эпизодические температуры. Очень часто встречаются проблемы с кожей, у 80% больных на лице возникает классическая сыпь в виде бабочки, которая обостряется на солнце. На коже и слизистой оболочке могут появляться язвы, кожный зуд. У 90% больных появляются боли в мышцах и суставах».- описывает в статье К. Вирона в «Eesti Päevaleht» ревматолог Ида-Таллиннской больницы Тийна Вельди формы проявления волчанки.
Некоторые симптомы могут встречаться на несколько лет раньше, если проступают следующие проявления болезни. Клиническая картина у разных пациентов варьирует в соответствии с тем, какие органы или системы повреждены. Волчанка может проявляться неожиданно, высокой температурой, имитируя острую вирусную инфекцию. Обычно очень редко сообщается о том, что волчанка всё же обусловлена вирусной инфекцией.
Диагностирование волчанки, или какие исследования можно сделать и для чего? Ранняя СКВ является трудно распознаваемой от других заболеваний соединительных тканей, например, в случае ревматоидного артрита в случае, если в картине болезни доминируют жалобы на суставы. Поэтому при первом обращении диагноз может и не выявиться. Из анализов крови назначаются антитела или антивещества, а также показатели воспаления.
Прогноз
Чем тяжелее протекание болезни, тем больше риск того, что возникнут побочные действия от лекарств, что в свою очередь уменьшает сопротивляемость организма. В большинстве случаев протекание СКВ хроническое, которое заключает в себе и длительные периоды, когда болезнь находится в «спокойном состоянии», или в ремиссии. Если острая фаза болезни находится под контролем и пациент получает адекватное лечение, то прогноз является хорошим. Встречаются также крайне острые формы, при которых прогноз чрезвычайне плохой (может возникнуть, например, инсульт). Риск: В 90% случаев СКВ встречается у женщин, риск заболевания больший, если болезнь встречалась в прошлом поколении.
Возможности лечения волчанки
В Эстонии, по словам Тувик, в случае волчанки соблюдаются традиции лечения, известные в Европе и других странах мира. Лечение зависит от степени тяжести заболевания. Главным образом оно направлено на то, чтобы подавить иммунное воспаление, или действие, разрушающее антитела. Глюкокортикостероиды, или гормональное лечение показано долгосрочно, так как значительно улучшает прогноз болезни. При длительном использовании неизбежно возникают побочные действия: ожирение, язвы желудка, обострение хронических воспалений, обострение остеопороза. Цитостатики подавляют активность иммунной системы. Поэтому, необходим постоянный контроль анализа крови, чтобы избежать осложнений. Импульсная терапия используется в случае острой формы. Здесь применяются большие однократные дозы гормона. «Фильрация» плазмы крови, или плазмаферез, в ходе которого из крови отфильтровываются соответствующие антитела. Противовоспалительные средства (ибупрофен, индометацин, диклофенак) следует применять долгосрочно. Физеотерапия при СКВ противопоказана.
Доктор Вельди признаёт, что при применении лекарств может появиться множество побочных действий. Вес тела в результате гормонального лечения повышается и жир может откладываться в нетипичных местах. Также работа слизистой оболочки желудка от употребления таблеток может повредиться. А в печени может возникнуть токсическая реакция, вызванная лекарствами. «Тем не менее нельзя бояться лекарств, так как польза от них превышает возможные риски». Если некоторое лекарство резко ухудшит ваше самочувствие, то попробуйте другое. «От принятия лекарств отказываться нельзя!» — утверждает доктор Вельди.
Может ли волчанка действительно быть излечимой?
Описание, приведённое в предыдущем разделе, пугает и заставляет искать альтернативные решения. Как выявилось в статье выше, неизвестно, что вызывает эту болезнь. Это пожизненное неизлечимое заболевание, которое незаразно. Также, это автоиммунное заболевание и свою роль играет наследственность. Одно из этих утверждений не соответствует правде согласно книге А. Вильяма «Медиум медицины» (Meditsiinimeedium).
Автор книги пишет, что в медицинских сферах неизвестно, что волчанка является реакцией тела на вирус или на нейротоксины ВЭБ. Это означает, что тело на эти токсины имеет аллергическую реакцию, которая повышает уровень маркеров воспаления. Его врачи ищут для идентификации и диагностирования волчанки. В действительности волчанка — это вирусная инфекция Эпштейна-Барра.
Почему появляются вирусные бородавки?
Вирусные бородавки – это особые новообразования, которые появляются исключительно на поверхности кожи. Распознать их бывает не всегда просто, но медики с этим легко справляются. Подобные бородавки – это своего рода инфекция (вирус), которая может поразить любого человека. Инфекционные бородавки могут возникать в любом месте человеческого тела: на лице, ногах, руках, ступнях, ладонях, туловище и даже на половых органах. Любые вирусы и инфекции нужно лечить своевременно, даже доброкачественное новообразование с годами может перерасти в раковую опухоль.
Причины появления вирусных бородавок вплотную связаны с их названием, и вызываются они вирусом. Какой вызывает вирус появление бородавок? Это только один возбудитель – вирус папилломы человека, вызывающий многие болезни. Этот вирус можно обнаружить у детей и взрослых любого возраста. Большинство людей являются носителями папиллома вируса, но лишь у не многих он проявляется в виде заболевания кожи. Попав в организм человека, вирус длительное время выжидает своего часа. А вот сниженный иммунитет, инфекционная болезнь, смена климата, стресс – все это может стать толчком к началу инфекционного процесса. Во время активизации вируса начинается активное поражение многослойного плоского эпителия.
Поражённый участок кожи выглядит как небольшое возвышение без изменения цвета и активного воспаления, так как нижние слои кожи не затрагиваются.
Чем дольше вирус активно действует в организме, тем выше вероятность не только увеличения числа бородавок, но и возникновения других инфекционных болезней.
КАК МОЖНО ЗАРАЗИТЬСЯ?
Папиллома вирус человека имеет много форм передачи, а также множество путей:
через поврежденные кожные покровы (попадает в кровь);
через слизистые;
при половом контакте;
при обычном контакте.
Поэтому подхватить вирус очень просто, достаточно покупаться в водоеме или в бассейне, сходить в SPA-салон, сауну или же воспользоваться личными вещами человека, у которого имеется бородавчатый слой кожи (полотенце, одежда, зубная щетка, бритва).
Такое заражение вирусом происходит постоянно, вот только вывести его из организма не так-то легко, а потому следует более внимательно соблюдать правила личной гигиены, так как бородавки – это лишь наименьшая из возможных проблем.
Вирусные бородавки имеют свою классификацию по типу и месту расположения на теле:
*Обыкновенные – чаще всего локализуются на руках. По виду они представляют собой круглые шероховатые выпуклости без изменения цвета.
*Плоские – возникают у ребенка чаще, чем у взрослого, потому и получили второе название «ювенильные». По цвету они не отличаются от цвета кожи, либо желтоватые. Очень маленькие по размеру, не более 3 мм. Локализуются на сгибах рук и ног, шее, на груди, под мышками.
*Подошвенные – возникают на пятке, носке или всей ступне, может быть даже на пальце ноги. Бородавки, появляющиеся на пальце руки или другой части ладони по строению также могут быть подошвенными. Подошвенная бородавка всегда растет вовнутрь, а потому очень болезненная. В самом начале развития боль чувствуется лишь при ходьбе, потом перестает утихать и ощущается постоянно. Такие бородавки еще называют «шипица».
*Аногенитальные – передаются при половом контакте, возникают не сразу, а спустя несколько месяцев. Поражают половые органы.
*Папилломатозные – возникают у детей грудничкового возраста и растут внутрь гортани. Если бородавки станут очень большими, то это может привести к обструкции.
Независимо от того, на ноге, руке, шее, голове или где-то еще выскочила бородавка, следует обязательно обратиться к врачу, чтобы узнать, как лечить вирус папилломы человека. Если пытаться избавиться от бородавок механическим путем (вырезать, распаривать, растирать), то можно только ухудшить ситуацию – «бородавочный налет» начнет разрастаться на большую поверхность кожи.
Можно ли удалить налет с зубов у курильщика?
Каждый курильщик скажет о том, что зубной камень формируется очень быстро, довольно массивный, цвет этого налета очень темный, а вскоре и зубы приобретают такой же желто-коричневый оттенок. Справится с этим поможет профессиональная гигиена полости рта у стоматолога - снятие зубных отложений и налета с помощью ультразвука, полировочная паста и асептическая обработка.
Как избавиться от грибка на ногтях ног?
Грибковые заболевания ногтей и стоп доставляют много хлопот человеку – помимо неприятного внешнего вида грибок разрушительно действует на иммунную систему человека.
Лекарственные препараты, использующиеся для лечения ногтей пораженных грибком, представлены двумя группами.
Первая группа – это местные средства воздействия. В эту группу входят лечебные лаки и пластыри с эффектом отслаивания, мази и кремы, гели. Основная масса препаратов для наружного применения эффективна только в начальной стадии заболевания.
Вторая группа представляет собой системные лекарства антимикотики, которые принимают перерально. Обычно это капсулы или таблетки, оказывающие угнетающее воздействие на грибок. Они блокируют распространение микоза, обладают пролонгированным воздействием, чем значительно снижают возможность повторной вспышки болезни.
Опасен ли вирус папилломы человека для беременной?
На сегодняшний день в медицине не зарегистрирован ни один случай, который бы подтверждал, что вирус опасен для беременной женщины и для плода.
Будущей мамочке стоит проявить настороженность только при наличие у нее анальных или генитальных кондилом, вызванных вирусами 11 и 6. Данный тип вируса, присутствующий у мамы, может стать причиной развития у ребенка респираторного папилломатоза.
К сожалению, современной медицине до сих пор достоверно не известно, как происходит заражения плода от матери – при родах, в утробе через плаценту или в первый период после рождения. Поэтому при вирусе папилломы человека типов 11 и 6 использование кесарева сечения может не уберечь ребенка от заражения.
Учитывая данный факт, стоит отметить, что наличие ВПЧ 6 или 11 у мамы не всегда приводит к удачным родам, скорее будет иметь место прерывание беременности. Кесарево сечение используется в том случае, когда присутствующие кондиломы могут стать причиной сильного кровотечения у женщины, или будут препятствовать выходу плода.
Другие типы вируса папилломы человека не представляют собой угрозы для ребенка и матери.
Что такое снюс и чем он опасен?
В России ,из-за запрета табачного снюса, продаётся так называемый безтабачный снюс,в котором вместо измельчённых табачных листьев содержатся древесные опилки пропитанные жидким синтетическим никотином, с добавлением ароматизаторов.
Безвредность снюса - это миф, прежде всего из-за способа его употребления. Пакетик помещается между губой и десной на длительное время до 30 минут, поэтому прежде всего начинает страдать слизистая ротовой полости, разрушается десна и выпадают зубы, появляется зловонный запах изо рта. Так как в одной дозе снюса содержится в среднем 50-60 мг никотина,а для сравнения в одной сигарете около 1 мг никотина,потребитель снюса получает за раз дозу никотина содержащуюся в 3 пачках сигарет, что приводит к очень быстрому формированию никотиновой зависимости. Как правило,практически все употребляющие снюс переходят на обычные сигареты.
Что касается мнения о безопасности снюса по сравнению с курением оно ложно. Снюс содержит помимо высоких доз никотина не менее 30 химических веществ, многие из которых канцерогены.
У потребителей снюса ,также как и у курильщиков, высок риск развития онкологических заболеваний,прежде всего полости рта, желудка ,печени.
Резко снижается память, интеллект,нарушается сон, человек становится агрессивным и раздражительным.
Поражается сердечно-сосудистая система ,развиваются ишемическая болезнь сердца и гипертоническая болезнь.
Никотин – это нейротропный яд, который в большом количестве может привести к смерти, а учитывая широкую распространённость явления среди подростков и детей, из-за огромной дозы никотина смертность от употребления снюса в указанной группе очень высокая.
Поэтому употребление снюса по вредности ни чем не отличается от обычных сигарет, а во многом даже превосходит их!
Согревает ли алкоголь в холод?
Почему так происходит? Алкоголь, попадая в кровь, расширяет сосуды всего тела, в том числе и головы. По этой причине и появляется ощущение "разлившегося" тепла по организму. Но на самом деле, температура тела снижается, отдавая тепло наружу.
Обманное чувство прилива тепла усыпляет бдительность, человеку кажется, что ему жарко, и холода и морозы ему ни почем.
Таким образом, человек не чувствует переохлаждения, и обмораживает конечности или полностью замерзает.
Лукавые свойства алкоголя погубили многих любителей зимней рыбалки, ежегодная статистика медиков показывает, что в 90% замерзших насмерть был обнаружен алкоголь. Берегите свое здоровье!
Что такое iqos? И вреден ли он?
В состав IQOS входят стики с никотином, и не смотря на то, что отбирают табак высшего качества, тем не менее это вызывает привыкание, как и у обычных сигарет.
Проведенные лабораторные исследования показали, что риск развития сердечно-сосудистых заболеваний и заболеваний дыхательной системы, значительно высок, поэтому не стоит заблуждаться и верить в безвредность нового устройства.
Берегите свое здоровье!
После укуса собаки остался шрам на лице, можно ли как то его удалить или сделать менее заметным?
Удаление шрамов лазером предполагает воздействие на кожу луча, который послойно снимает ткани с дефектом.
Лазерная методика шлифовки обеспечивает испарение поврежденного слоя кожи. В результате этого в эпидермисе ускоряется процесс образования новых клеток. Одновременно с этим происходит активизация выработки коллагеновых волокон. Лазерную шлифовку шрамов рекомендуется сочетать с применением наполнителя с гиалуроновой кислотой, чтобы сгладить рубцы. В результате этого участок с дефектом выглядит здоровым.
Лазерная шлифовка занимает 20-40 минут. После этого на участок, где был дефект, наносят успокаивающий крем. Он поможет восстановить водный баланс кожи, устранить чувство жжения, которое иногда длится 3-5 часов. Болезненные ощущения после процедуры могут продолжаться в течение 2 недель.
Сколько раз нужно посетить соляную комнату с ребенком, чтобы был результат? Мы очень часто болеем.
Популярное
Клещи и близко не подберутся: средство за 45 рублей защищает лучше магазинного аэрозоля
6 апреля“Опасный женский недуг легко спутать с другими”: гинеколог рассказала о “болезни карьеристок”
Гадость в бутылке: какое растительное масло попало в черный список
30 мартаВ России встречается крайне редко: в Кировской области малышку назвали необычным украинским именем
5 апреля“Я поверила в это, лишь когда взяла ключи в руки": победительница опроса — о выигранной квартире
В Кировской области малышу дали редкое древнеиранское имя, которое переводится как "дикий зверь"
28 марта"Бабы каются, девки – …": лишь 10% русских продолжат 4/4 фразеологизмов, а справитесь ли вы? ТЕСТ
4 апреляС 31 марта начнут лишать прав за вождение без куртки: всех водителей ждет сюрприз
30 мартаУход за могилой весной: что необходимо знать каждому?
Алисия и Ждана, Халид и Арам: какие имена давали кировчане новорожденным в 2024 году
27 мартаВ Кирове в День города выступит популярная в 2000-е годы музыкальная группа
4 апреляС 11 апреля в Киров придут ливневый снег и минусовая температура
10 апреляНа Кировскую область обрушатся арктические вторжения: синоптики дали долгосрочный прогноз на апрель
3 апреля"Справедливая и добрая для ребят, уважаемая для коллег": в Кирове ушла из жизни молодая учительница
6 апреляКак похоронить любимого питомца, когда пришло время?
Категорически запрещается: всех, у кого есть квартира и дача, ждет сюрприз с 6 апреля
6 апреляДва земляка из Кировской области погибли в зоне проведения СВО
27 мартаДату отключения отопления в Кирове назвал глава администрации Вячеслав Симаков
23 апреляВ Кирове опубликован рейтинг зарплат директоров школ
19 апреляШкола плавания “Море парк”: почему учиться нужно именно здесь